Leucoplasia: aprende todo lo necesario
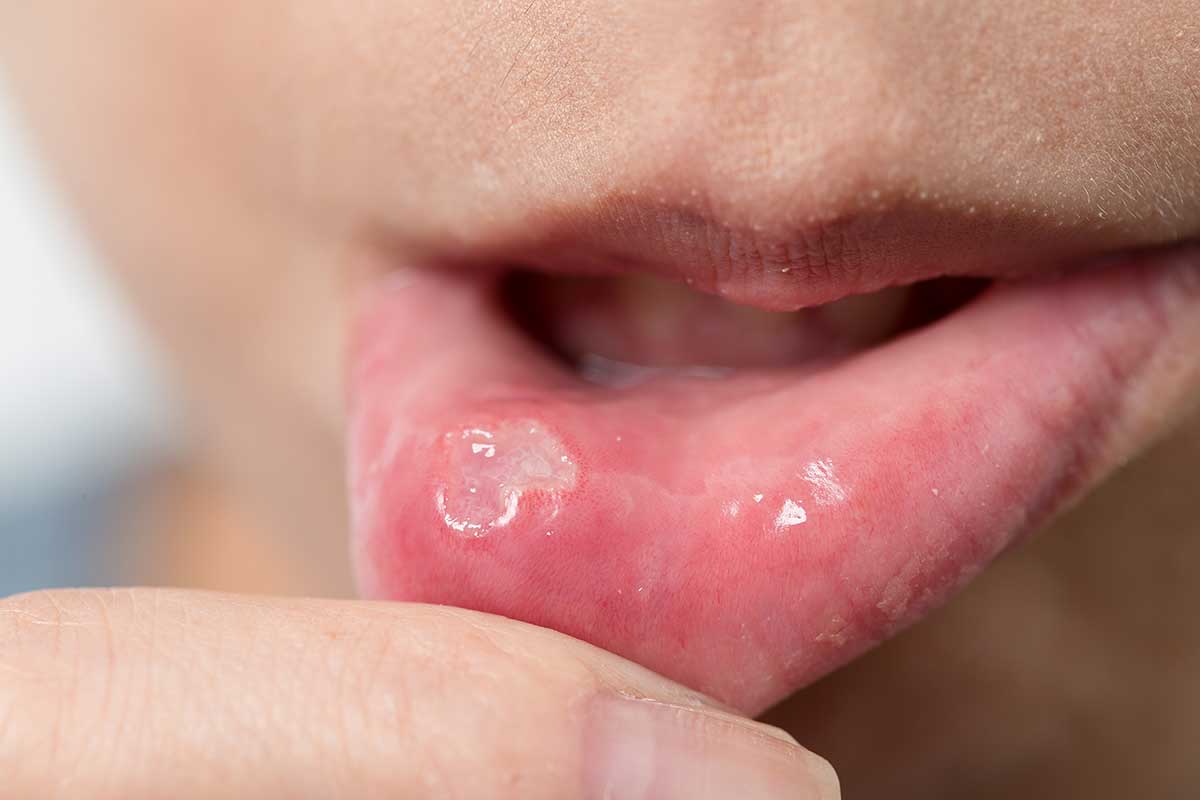
Una de las cosas que más destaca de la leucoplasia es que con ella se forman una serie de parches blancos y espesos, los cuales abarcan las encías, el interior de los pómulos, la parte baja de la boca e incluso en varias ocasiones la lengua. Estos parches pueden ser eliminados sencillamente raspándolos.
Aún no se sabe al 100 % qué causa la leucoplasia, pero si se ha llegado a considerar la irritación crónica ocasionada por el tabaco, dando como resultado la causa principal de su desarrollo.
Es cierto que la gran mayoría de los parches de la leucoplasia no llegan a ser cancerosos, al contrario, lo habitual es que sean benignos, sin embargo eso no significa que pueden encontrarse algunos casos que presenten signos iniciales de cáncer.
También se conoce que algunos tipos de cáncer que afectan la parte inferior de la boca pueden llegar a producir focos de leucoplasia. Cuando los focos blancos se mezclan con los focos rojos (leucoplasia moteada) suele indicar que existen grandes posibilidades de que aparezca un cáncer.
Por lo tanto, en estos casos lo mejor será consultar a tu dentista o profesional de atención primaria, el cual se encargará de analizar esos cambios inusuales y persistentes en la boca para poder mandarte un tratamiento adecuado.
Uno de los tipos más frecuentes de leucoplasia es denominado como leucoplasia pilosa, este tipo suele presentarse principalmente en aquellas personas que tienen un sistema inmunitario debilitado como consecuencia de una enfermedad, como es el caso del VIH o sida.
¿Qué es la leucoplasia?
La leucoplasia es una patología que hace referencia a una herida caracterizada por tener forma de parche de color blanquecino. Lo más habitual es que estas heridas aparezcan en la lengua, en la cara interna de las mejillas o en el resto de la cavidad bucal.
También es importante tener en cuenta que existen variantes que presentan otros colores, una textura más áspera y fisuras.
Síntomas de la leucoplasia
Como ya lo hemos mencionado anteriormente, la leucoplasia se presenta por lo general en las encías, en la cara interna de las mejillas, en la lengua y en algunos casos en la parte inferior de la boca.
Estas lesiones no suelen ser dolorosas e incluso en muchos casos pueden pasar desapercibidas por un tiempo. La leucoplasia se caracteriza por presentar:
- Parches de color blanquecino o grisáceo, los cuales no desaparecen al limpiar la zona.
- Los parches presentan una textura plana o irregular.
- Las zonas afectadas están engrosadas o endurecidas.
- También puede presentar lesiones rojas y abultadas, pasando a llamarse leucoplasia moteada, las cuales ocasionan una mayor posibilidad de generar cambios cancerígenos.
Conoce mejor la leucoplasia pilosa
Este tipo de leucoplasia ocasiona parches borrosos y blancos, los cuales tienen un parecido con pliegues o rugosidades que se ubican habitualmente a los lados de la lengua.
Debido a esto se suele confundir con la candidiasis oral, la cual es una infección que también se caracteriza por presentar parches blancos cremosos, sin embargo estos sí se pueden eliminar limpiándolo. Esta infección también es frecuente en aquellas personas que tienen un sistema inmunitario debilitado.
¿Cuándo consultar al odontólogo?
Aunque la leucoplasia en realidad no suele generar molestias significativas, si es importante estar atento de ella, ya que puede indicar una afección más grave.
Por esa razón te recomendamos consultar a tu dentista si presentas alguno de los siguientes síntomas:
- Placas blanquecinas o llagas en la boca que pasadas dos semanas siguen sin sanar por sí mismas.
- Bultos o parches rojizos, blanquecinos u oscuros en la cavidad bucal.
- Cambios que se hacen constantes en los tejidos de la cavidad bucal.
- Dolor de oído que se acentúa al tragar.
- Disminución de la capacidad para abrir la boca que empeora con el tiempo.
Diagnóstico de la leucoplasia
Para hacer un diagnóstico acertado por lo general el odontólogo realiza un examen físico con el cual podrá apreciar la leucoplasia. A su vez también es recomendable realizar un raspado de la lesión o extracción de una pequeña parte de la misma para poder determinar si la leucoplasia se ha originado por cáncer de tipo bucal.
El material biológico que recogió tiene que ser analizado en los laboratorios de Anatomía Patológica y después de obtener los resultados escogerá el tratamiento.
Es frecuente que las lesiones malignas se presenten en las zonas de transición de epitelio, es decir, en aquellas zonas en las que se pasa de piel a mucosa, como es el caso de los labios.
Es importante tener en cuenta que una úlcera de por sí no necesariamente supone malignidad, pero si no se trata de manera precoz puede terminar convirtiéndose en cáncer. Por este motivo es de suma importancia realizar el diagnóstico de la leucoplasia en las primeras etapas de evolución.
Causas de la leucoplasia
Aún se desconoce la causa certera de la leucoplasia, sin embargo se cree que la irritación de tipo crónica como aquella que es originada por el consumo de tabaco es la causa responsable de la mayoría de los casos.
Otras causas que generan irritación crónica son:
- Dientes partidos, irregulares o con bordes filosos, los cuales se frotan contra la superficie de la lengua y podrían ocasionar irritación.
- Dentaduras postizas que se encuentren en mal estado o que no se sitúan de manera correcta.
- Consumo de alcohol de manera excesiva a largo plazo.
Causas de la leucoplasia pilosa
En el caso de la leucoplasia pilosa esta es ocasionada por la infección del virus de Epstein-Barr (VEB). Es importante saber que si en algún momento has padecido de este virus, este permanece en el cuerpo de por vida.
Pero tranquilo, ya que el virus por lo general se encuentra inactivo, pero si en algún momento tu sistema inmunitario se debilita, especialmente en los casos de VIH o sida, el virus podría volver a activarse, lo que ocasionaría la leucoplasia pilosa.
Factores de riesgo
El consumo de tabaco, en especial el tabaco masticado, es uno de los mayores factores de riesgo que hay de contraer leucoplasia y cáncer bucal.
Otro factor a destacar es el consumo prolongado de alcohol, ahora si sumamos esos dos factores el riesgo de padecer leucoplasia aumenta aún más.
Complicaciones por la leucoplasia
Generalmente, la leucoplasia no suele ocasionar daños permanentes en los tejidos de la cavidad bucal. Sin embargo, algo que la leucoplasia ocasiona es aumentar el riesgo de padecer cáncer bucal.
Muchos de los tipos de cáncer bucal frecuentemente se forman cerca de los parches de la leucoplasia, incluso estos mismos parches pueden llegar a presentar cambios cancerosos. Queremos destacar que a pesar de extraer los parches originados por la leucoplasia, el riesgo de contraer cáncer bucal persiste.
Prevenciones para evitar la leucoplasia
Una de las mejores maneras de prevenir la leucoplasia es evitar todos los productos que son a base de tabaco o incluso evitar el consumo de alcohol. Veamos más en profundidad estos casos:
- Evitar cualquier producto de tabaco: esta es una de las mejores maneras de prevenir la aparición de leucoplasia y para mejorar tu salud en general. Puedes acudir a un especialista el cual te puede dar métodos y consejos que te ayudarán a dejar este mal hábito. Si tienes amigos o familiares que fuman o mastique tabaco, lo mejor que puedes hacer es animarlos a que acudan a revisiones dentales frecuentes. Ya que los cánceres bucales no son dolorosos hasta que ya están bastante avanzados.
- Evitar o limitar el consumo de alcohol: se ha determinado que el alcohol es un factor influyente tanto para la leucoplasia como para el cáncer oral, por esa razón lo mejor es evitar o disminuir su consumo. Recuerda que la combinación de alcohol y tabaco facilita en gran medida que los químicos dañinos del tabaco ingresen a los tejidos de tu boca.
- Mantener una dieta rica en muchas frutas y verduras frescas: estos alimentos son ricos en antioxidantes como el betacaroteno, los cuales disminuyen drásticamente el riesgo de padecer leucoplasia, ya que desactivan las moléculas de oxígeno dañinas antes de que estas ocasionen daños en los tejidos.
Prevenciones para no sufrir leucoplasia pilosa
Si eres un paciente que sufre de un sistema inmunitario debilitado, tal vez no puedas prevenir la leucoplasia pilosa, pero lo que sí podrás hacer es identificarla en una etapa temprana, lo que mejora en gran medida el pronóstico y te ayudará a recibir un tratamiento adecuado.
En Clínica Acacia nos preocupamos por tu salud bucodental
Lo mejor que puedes hacer en caso de que notar molestias o bien tengas sospechas de que padeces de leucoplasia es asistir a una clínica odontológica profesional y que se caracterice por brindar una atención de calidad, como es el caso de Clínica Dental Acacias, donde recibirás atención personalizada.
¡No pierdas más tu tiempo y pide tu cita!
Estomatitis: Qué es y cómo tratarla
Si en algún momento una persona decide hacer una lista detallando las cosas más incómodas que se pueden experimentar en la vida, estamos totalmente seguros de que pondría las lesiones en la boca entre los primeros lugares. Y no es de extrañar, ya que son afecciones sumamente molestas, que duelen al comer, en el momento de hablar e incluso a veces son tan molestas que apenas dejan dormir.
Todo ello sin mencionar lo antiestéticas que pueden llegar a ser. El término estomatitis agrupa todos los enrojecimientos, irritaciones, úlceras o lesiones que se presentan dentro o alrededor de la boca. Por eso hemos decidido explicarte los diferentes tipos de estomatitis que hay, cuáles son sus causas y cómo tratarlos.
¿Qué es la estomatitis?
La estomatitis es el término general que se usa para describir una boca inflamada, irritada, dolorida y con presencia de úlceras. Este tipo de lesiones, como hemos comentado anteriormente, pueden alterar la capacidad de una persona para ingerir alimentos o incluso para hablar.
Es importante tener en cuenta que la estomatitis puede aparecer en distintas zonas de la boca, ya sea en la parte interna de las mejillas, en las encías, la lengua, los labios y hasta en el paladar.
Las causas de este tipo de lesiones son muy variadas. Puede deberse a una infección localizada, a alguna enfermedad sistémica, a la exposición a un agente irritante, ya sea físico o químico, a algún proceso alérgico o incluso al estrés. En muchas ocasiones estas lesiones son idiopáticas (se producen de manera espontánea por una causa desconocida).
También la estomatitis puede deberse a infecciones como la candidiasis o la mononucleosis, que se caracterizan por presentar manchas rojas en el paladar.
Tipos de estomatitis
En función de cómo se manifiestan los síntomas podemos encontrarnos con diversos tipos de estomatitis:
Estomatitis aftosa
Lo más característico de este tipo es que presenta úlceras blanquecinas o amarillentas con una especie de anillo externo de color rojo. Estas, por lo general, aparecen directamente en las mejillas, la lengua o en la cara interna del labio.
Estomatitis herpética
Este tipo de estomatitis produce llagas llenas de líquido situadas alrededor de los labios. En muy rara ocasión las podemos encontrar en las encías o en el paladar. El paciente también suele referir sensación de hormigueo, sensibilidad excesiva o incluso ardor antes de que aparezcan las úlceras.
Estomatitis angular
Otro nombre con el que se conoce a este tipo de estomatitis es queilitis angular. Dicha enfermedad genera manchas rojas e inflamadas, específicamente en las comisuras de los labios. Puede presentarse en ambos lados de la boca o en uno solo.
¿Cuáles son las causas de la estomatitis?
Como es una patología que se presenta en forma de inflamación y lesiones en la mucosa, la estomatitis puede deberse a causas muy variadas. Aun así, entre las más frecuentes encontramos las siguientes:
Déficit nutricional
Las deficiencias en los niveles de vitaminas y nutrientes tendrán un impacto significativo en el correcto funcionamiento de todo el organismo, incluso del funcionamiento de la boca. Por eso, es de suma importancia tener una dieta sana y equilibrada, ya que influirá en gran medida en la conservación de la salud bucodental.
En este sentido, las posibles razones de padecer deficiencias nutricionales pueden ser:
- Malnutrición: no es más que una dieta insuficiente.
- Malabsorción: existe un problema en el organismo que evita que los alimentos se absorban correctamente.
En estos casos, la estomatitis con mayor frecuencia se va a generar por el déficit de hierro y vitaminas (B2, B3, B6, B9 y B12).
Aparición de aftas
La estomatitis aftosa no es más que la aparición de llagas en la región de la boca que se repite de manera frecuente. Es decir, a pesar de que estas heridas pueden llegar a curarse, al poco tiempo tienden a reaparecer con el transcurso de los días.
Actualmente, el origen de esta estomatitis no está del todo claro y no se ha encontrado una cura para ella. Es por esta razón que el tratamiento es meramente sintomático. Es decir, que solo busca aliviar los efectos negativos que provoca esta patología. De esa manera, el objetivo solo será el de aliviar el dolor, reducir la inflamación y acelerar en gran medida el proceso de curación de las lesiones.
Irritaciones por prótesis dentales y ortodoncia
La estomatitis también es frecuente en aquellas personas que utilizan prótesis dentales o que usan ortodoncia fija. En el caso de que las prótesis no se encuentren debidamente ajustadas, o si la ortodoncia dental continuamente roza los labios, lo más frecuente es que se generen heridas en la mucosa.
Reacción alérgica
También se puede producir la estomatitis por el contacto de la piel o las mucosas de la boca con un alérgeno. Aunque los alérgenos serán diferentes de acuerdo a cada persona, algunos que con mayor frecuencia generan gran cantidad de alergias son: flúor, mercurio, níquel, oro y menta, entre otros.
Muchas de estas sustancias se pueden encontrar en una gran cantidad de alimentos y bebidas, e incluso pueden formar parte de diversos productos específicos para la boca. Por eso, es importante informarse muy bien de la composición de cada producto que utilizamos o ingerimos.
Radioterapia y quimioterapia
Otra causa frecuente de estomatitis son las terapias de radioterapia y quimioterapia, que son tratamientos propios contra el cáncer.
Signos de alarma de la estomatitis
Existen algunos signos de la estomatitis que tienen una particular importancia. Esto son:
- Fiebre
- Ampollas cutáneas
- Inflamación ocular
- Inmunodeficiencia
¿A quién afecta la estomatitis?
La estomatitis puede afectar a personas de cualquier edad, no es una afección solo de los adultos, sino que también los niños y bebés la pueden sufrir. De hecho, la estomatitis en niños es muy frecuente en pacientes que han padecido el virus del herpes labial.
En estos casos, además de presentar la sintomatología anteriormente mencionada, es posible que el paciente experimente otros inconvenientes como fiebre, mal aliento o malestar general.
Tratamientos para la estomatitis
El tratamiento de la estomatitis va a depender de la causa que la provocó. Por esa razón, lo principal será tratar dicha causa con medicamentos específicos, ya sea por una infección viral, una infección por bacterias o por hongos.
Ahora bien, si la causa de la misma es desconocida, el tratamiento deberá destinarse a aliviar los síntomas. Entre los tratamientos destinados a este fin destacan aumentar el consumo de líquidos; ingerir analgésicos, como el paracetamol, para bajar la fiebre y aliviar el dolor; también son recomendables los medicamentos tópicos con la finalidad de disminuir el dolor y, sobre todo, para mantener una buena higiene oral que ayude a evitar una sobreinfección secundaria.
Medidas tópicas
Hoy en día existen varios tratamientos tópicos para la estomatitis. Se pueden usar solos o en combinación para aliviar los síntomas de una manera efectiva. Entre estos tendremos:
- Anestésicos
- Coberturas protectoras
- Corticosteroides
- Medidas físicas (por ejemplo, cauterización)
Si lo que se desea es lograr una anestesia tópica del malestar para que este no interfiera con las comidas y las bebidas, puede ser útil:
- Enjuagues que contengan lidocaína.
- Sucralfato en combinación con enjuagues con antiácidos de aluminio-magnesio.
En el caso de un enjuague con lidocaína, se deberá realizar en enjuague de aproximadamente 2 minutos con 15 ml de lidocaína viscosa al 2% de concentración, y cada 3 horas. Después, se deberá escupir el producto (a menos que la faringe esté afectada).
Para la otra opción habrá que preparar una solución balsámica con sucralfato, más 30 ml de antiácido líquido con aluminio-magnesio. Posteriormente, el paciente procede a enjuagar y en este caso no importa si traga o no el producto.
Las cauterizaciones químicas o físicas podrán mejorar significativamente el dolor de las lesiones localizadas. En estos casos, las barras de nitrato de plata tienen menos eficacia que las terapias con láser pulsado, lo que alivia el dolor inmediatamente y suele disminuir drásticamente la recurrencia local de las lesiones.
¿Qué especialista lo trata y a dónde puedo acudir?
Cualquier lesión en la boca deberá ser revisada y supervisada lo antes posible por un odontólogo con experiencia o por un médico de cabecera, ya que si esta se deja sin tratamiento podrá evolucionar y complicar el cuadro clínico.
Si estás padeciendo alguno de los síntomas mencionados anteriormente, lo mejor que puedes hacer es ir a una clínica dental reconocida, como es el caso de la Clínica Dental Acacias. En ella encontrarás un equipo de dentistas profesionales con años de experiencia, que te atenderán y te ayudarán con cualquier problema dental que padezcas.
Si quieres saber más sobre la estomatitis, no pierdas tiempo y pide tu cita. Estamos seguros de que no te arrepentirás, ¡quedamos a tu entera disposición!
Tetraciclina: uso de antibióticos en las infecciones dentales agudas graves
Los dientes se componen de una corona visible que está formada de dentina y esmalte, y una raíz, que está formada de dentina. En su interior contienen un tejido fibroso blando que se denomina pulpa dental. En el caso de los abscesos dentales agudos, estos se generan por la invasión bacteriana del espacio de la pulpa. Por lo general, estas afecciones se producen en pacientes que padecen de caries avanzadas, un tratamiento de conducto o endodoncia inadecuada, una infección crónica avanzada capaz de afectar las estructuras de soporte propias del diente (periodontitis) o incluso algún traumatismo.
Es importante tener en cuenta que la infección puede estar localizada solo en la pulpa o extenderse al área periapical del diente afectado, o incluso, en los casos más graves, extenderse al hueso dentoalveolar y a los tejidos blandos circundantes. El cuadro clínico se puede agravar si aparece una celulitis que afecte a la vía aérea. En cualquiera de estos casos, lo ideal es acudir a un profesional y empezar con antibioticoterapia, como la administración de tetraciclinas. En la aparición de algún diente también se pueden producir estos abscesos dentales (pericoronaritis). Esto último sucede con mayor frecuencia en los terceros molares, o comúnmente conocidos como muelas del juicio.
¿En quiénes se suelen producir estas infecciones?
Las infecciones dentales que se presentan en la pulpa dental y causan dolor son muy comunes en todo el mundo; se estima que el 90% de las personas presentan problemas dentales o dolor de muelas fruto de una caries en algún momento de su vida. Aunque las caries dentales son más frecuentes en los países en desarrollo, también se pueden observar estos problemas en países con sistemas de salud bien desarrollados.
Un factor de suma importancia en el desarrollo de las infecciones dentales a nivel mundial es la posibilidad que tiene el paciente de acceder a un tratamiento dental adecuado y a los antibióticos, como las tetraciclinas, entre otros. Los pacientes más propensos a padecer estas infecciones son aquellos que pertenecen a grupos socioeconómicos más bajos, los cuales tienen un acceso deficiente al odontólogo.
Los pacientes inmunodeprimidos también tienen un mayor riesgo de padecer este tipo de infecciones, como es el caso de los pacientes con diabetes mal controlada, y los de edad avanzada, que también tendrán una mayor probabilidad de padecer infecciones más graves. En un estudio realizado en Finlandia se concluyó que los pacientes con una patología base que, posteriormente, sufran una infección dental, tendrán un riesgo significativamente mayor de sufrir complicaciones sistémicas en comparación con los pacientes con infecciones dentales que no tengan ninguna enfermedad previa.
¿Cuál es la causa más frecuente?
Entre las bacterias que con mayor frecuencia podemos encontrar en este tipo de infecciones están los estreptococos orales, en particular el grupo streptococcus anginosus y los anaerobios estrictos, como es el caso de los estreptococos anaerobios y, las especies de Prevotella y Fusobacterium. En general, para tratar estas bacterias se usan los antibióticos de uso común (amoxicilina, tetraciclinas o eritromicina).
¿Se puede prevenir?
La gran mayoría de los abscesos dentales suelen ser secundarios a otra afección bucal, como es el caso de una caries dental y, por lo tanto, se pueden evitar si se siguen una serie de recomendaciones básicas para la salud oral.
Recomendaciones para prevenir caries dentales
Con el fin de prevenir una infección dental, recomendamos incluir los siguientes cambios en la rutina:
- Cepillarse los dientes por lo menos 2 veces al día, para ello lo mejor será usar una pasta de dientes que contenga al menos 1.000 - 1.500 ppm de fluoruro.
- Disminuir significativamente la cantidad y frecuencia con la que se ingieren alimentos con alto contenido de azúcar; en particular, lo mejor será evitar las comidas azucaradas entre comidas y antes de ir a dormir.
- Utilizar edulcorantes en lugar de azúcar.
- Acudir a revisiones con un odontólogo de manera frecuente, para que evalúe el estado de nuestros dientes y nos realice una limpieza dental con la que quitar la placa acumulada.
- Para los pacientes con sequedad bucal es recomendable utilizar saliva artificial con bajo nivel de azúcar o incluso chicle sin azúcar.
Patologías que podrían desencadenar una infección dental localizada
Este tipo de infecciones son frecuentes en pacientes que presentan trismo (limitación de la apertura bucal), disfagia o algún tipo de malestar sistémico que requiera de atención médica inmediata. Existen diversas patologías que si no se tratan adecuadamente pueden provocar una infección dental localizada, entre esas están:
Pulpitis u odontalgia
Es una enfermedad que afecta directamente a la pulpa dental, provocando inflamación, caries e incluso pueden generar una obturación o endodoncia fallida.
Trastornos temporomandibulares
Los pacientes presentan dolor, chasquidos, limitación de los movimientos de la mandíbula e incluso bloqueo total de la misma.
Sinusitis
En algunos casos los pacientes que presentan sinusitis pueden sufrir de dolor dental, lo que complica el diagnóstico. En la sinusitis no complicada, además de dolor, el paciente también puede presentar catarro y cefaleas.
Parotiditis
En estos casos se trata de una infección en las glándulas salivales parótidas, la cual en algunos casos se puede extender provocando una infección dental.
Sialolitiasis
En esta enfermedad se forma un cálculo o piedra dentro del conducto salival que si no es tratado puede provocar una infección significativa.
Síntomas de alarma característicos de una infección dental
Por definición, la infección dental solo estará localizada en la boca, pero lo cierto es que este tipo de infección si no es tratada adecuadamente con antibióticos, como la tetraciclina, puede extenderse a otras áreas de la región maxilofacial e incluso más allá, por medio de los planos tisulares y el torrente sanguíneo. En estos casos se puede producir una celulitis (una infección bacteriana aguda de tejido conjuntivo) que puede ser mortal. Cuando se produce la propagación de la infección odontogénica, esta se presentará con una mayor o menor hinchazón facial, trismo o contracción muscular y, desde luego, mucho dolor.
Signos y síntomas de infección dental localizada
Ahora que conocemos las patologías en las que puede desencadenar una infección, veamos bien los síntomas de algunas de ellas:
- Dolor mandibular y en la boca.
- Inflamación que afecta la región de la boca.
- Movimiento de alguna pieza dental móvil.
- Sensibilidad excesiva al momento de morder o golpear el diente afectado.
- Dolor en la palpación de la encía en donde se encuentra el diente afectado.
- Drenaje espontáneo de pus.
Signos de alarma sugestivos de infección dental difusa
Además de los síntomas mencionados a nivel bucodental, podemos encontrarnos con algunos otros que afecten al cuerpo, como son:
- Fiebre.
- Taquipnea o taquicardia.
- Trismo; contracción involuntaria muscular, por daño en un nervio o articulación, de los músculos encargados de masticar o hablar.
- Alguna enfermedad que provoca que la lengua y la cavidad oral situada debajo de ella se agranden, desencadenando babeo.
- Celulitis periorbitaria.
- Problemas para hablar, masticar, tragar e incluso para respirar.
- Linfadenopatía.
- Deshidratación.
- Hipotensión.
- Leucocitosis.
Los pacientes que no han tenido un tratamiento dental anteriormente o que simplemente han recibido tratamiento antibiótico como las tetraciclinas, tienen una media de proteína C reactiva mucho más elevada además de presentar leucocitosis. Es por eso que tendrán un mayor riesgo de hospitalización prolongada.
La base de un tratamiento adecuado es la pronta administración de antibióticos intravenosos como es el caso de la bencilpenicilina, las tetraciclinas y el metronidazol, además de un drenaje quirúrgico apropiado. Es importante tener siempre presente que las infecciones dentales deben considerarse como una fuente potencial de sepsis, por lo que los pacientes deben ser evaluados lo antes posible para poder ser tratados apropiadamente.
Ponte en manos del odontólogo
De manera general, el tratamiento de una infección dental localizada solo necesita de la extracción del diente infectado, aunque para salvar la pieza dental el odontólogo realiza una incisión y el drenaje de todas las acumulaciones purulentas y lleva a cabo un tratamiento de conducto o endodoncia. Múltiples estudios realizados han demostrado que, normalmente, la infección dental aguda responde muy bien al tratamiento quirúrgico sin necesidad de administrar antibióticos.
En caso de necesitar antibióticos como las tetraciclinas o el metronidazol, entre otros, solo deberán prescribirse cuando el diagnóstico es claro y el paciente presenta hinchazón facial localizada o no tiene la posibilidad de acceder a una atención dental en las próximas horas.
Tetraciclina: el antibiótico más utilizado en odontología
Uno de los antibióticos más utilizados en la práctica odontología son las tetraciclinas. Estas constituyen un grupo de antibióticos, unos naturales y otros obtenidos por semisíntesis, que abarcan un amplio espectro de bacterias debido a su extensa actividad antimicrobiana.
¿Cuándo y dónde tratar una infección dental?
Es importante contactar con un especialista en cuanto tengamos los primeros síntomas de una infección dental, ya que si no se trata a tiempo puede empeorar. En estos casos lo mejor será acudir a un odontólogo especializado que cuente con años de experiencia, como los que encontrarás en la Clínica Dental Acacias. En nuestro centro contamos con un equipo de dentistas profesionales y altamente cualificados, los cuales te atenderán y te ayudarán con cualquier problema bucodental que padezcas.
Si crees que puedes tener algún tipo de infección dental, no pierdas tiempo y pide tu cita, estamos seguros de que podemos solucionarlo.
¡Contáctanos!
Trastornos de la lengua y su afección en las papilas gustativas
La lengua es uno de los músculos y órganos más importantes de todo el cuerpo humano, aunque resulte ser también uno de los más minusvalorados. Entre las funciones principales de la lengua tenemos la de detectar sabores por medio de las papilas gustativas, así como participar en el proceso de masticación, pero también interviene en otras como la vocalización, la fonación y la deglución. Además, es importante mencionar que gracias a las glándulas salivares se logra mantener la boca húmeda. Por otro lado, así como es un órgano con muchas funciones, también es propenso a muchas enfermedades que pueden afectar a la propia lengua y a sus componentes, como las papilas gustativas e incluso en algunos casos pueden extenderse al resto del organismo.
Enfermedades más comunes de la lengua
Ahora que hemos visto la importancia que tiene la lengua en nuestro día a día, veamos algunas de las enfermedades y sus síntomas para poder detectarlas a tiempo y acudir al médico en caso de que fuera necesario:
Macroglosia
Esta patología afecta a la lengua aumentando su tamaño hasta un punto que no es normal en relación con el resto de las partes de la boca. Aunque no es una enfermedad grave sí resulta ser muy molesta, ya que impide al paciente hablar, comer o masticar bien, pese a que no haya afección de las papilas gustativas. También genera en la boca un efecto antiestético, que es evidente a simple vista. Esta es una patología cuyo origen es plenamente congénito o hereditario; a menudo se observa en pacientes con Síndrome de Down, con Síndrome de Beckwith-Wiedemann o incluso con hipotiroidismo.
La macroglosia suele afectar a niños, es por esa razón que resulta importante que los padres lleven a su hijo o hija a un especialista lo antes posible. El objetivo es poder establecer el mejor tratamiento, de manera precoz, según las molestias asociadas. En aquellos casos graves donde el paciente no pueda soportar las dolencias de la enfermedad, se podrá optar por la realización de una cirugía para disminuir el tamaño de la lengua.
Candidiasis oral
Esta patología no es más que una infección en la lengua generada por una excesiva cantidad de hongos cándida en la boca. Su principal característica son las lesiones blanquecinas que aparecen en alguna parte de la boca, encías o en la lengua. Debajo de esas lesiones por lo general se puede encontrar una capa enrojecida que incluso puede llegar a sangrar y afectar a las papilas gustativas.
Es habitual que esta enfermedad afecte a personas con un sistema inmunológico débil. Es por eso que puede afectar a adultos con enfermedades crónicas o con VIH, e incluso en aquellos pacientes que han tenido tratamientos de quimioterapia o radioterapia, aunque también se pueden ver en los bebés que de por sí tienen un sistema inmune menos desarrollado. Otra característica importante de la candidiasis oral es que se contagia con suma facilidad, incluso por un simple beso, por ejemplo.
Leucoplasia
Otra de las enfermedades de la lengua más comunes es la leucoplasia, que por lo general afecta sobre todo a adultos. Lo más característico de esta enfermedad es que genera manchas blancas en la boca, la lengua e incluso en la cara interna de las mejillas. Está causada por algún tipo de irritación, que puede ser producida por los propios dientes, prótesis dentales, alcohol y tabaco. La buena noticia de esta afección es que, en el momento de desaparecer la fuente de irritación, desaparecerá la leucoplasia.
Liquen plano oral
Esta es la patología infecciosa que con mayor frecuencia afecta la mucosa oral en general (región interna de las mejillas, suelo de la boca y desde luego la lengua). Su característica más común es producir manchas de color rojo o blanco, que pueden ser de distinto tamaño. Esta afección en algunos casos puede ser asintomática y en otros puede generar síntomas, como picores, erupción o afección del sentido del gusto por afección de las papilas gustativas. Es una enfermedad inflamatoria de larga duración, y puede aparecer y reaparecer periódicamente. La causa principal del liquen plano oral son los desórdenes inmunológicos o ciertas enfermedades como la hepatitis C.
Anquiloglosia
Este es un problema que afecta directamente al frenillo lingual. Se caracteriza por producir un frenillo demasiado corto, por lo que no permite un adecuado movimiento de la lengua. Actualmente no se ha logrado determinar al 100% su origen, pero se estima que podría ser genético. Es una alteración que se detecta rápidamente en recién nacidos o bebés por la dificultad que tienen para succionar el pecho durante la lactancia materna.
Lengua geográfica o glositis migratoria benigna
Es una patología que produce manchas rojizas o blanquecinas en la superficie de la lengua, con grietas visibles que la rodean, lo que da el nombre a esta enfermedad, por tener cierta similitud con un mapa. En la mayoría de los casos esta patología afecta a las papilas gustativas, alterando el sentido del gusto. Las causas pueden ser variadas, aunque las más usuales son el déficit de vitaminas, la ansiedad, los cambios hormonales en mujeres, el estrés o una predisposición genética, entre otras.
Lengua fisurada o escrotal
Lo más característico de este trastorno es que se producen grietas en la parte superior de la lengua, las cuales pueden incluso extenderse a los laterales. Esta no es una enfermedad muy preocupante porque no es grave ni contagiosa, aunque sí puede causar problemas de autoestima, ya que afecta a la estética. No suele producir incomodidades, salvo en determinadas ocasiones en las que se puede presentar inflamación o dolor en la lengua, así como también halitosis.
Cáncer de lengua
Esta es la enfermedad más importante y desde luego la más grave. Se presenta en forma de úlcera o llaga que permanece hasta más de dos semanas, o bien como una mancha grande de color rojo o blanco algo inespecífica. El diagnóstico precoz es fundamental en esta patología.
Pronóstico de las enfermedades de la lengua
Es importante que cualquier lesión que se produzca en la lengua sea revisada y supervisada por un profesional en odontología y estomatología, ya que en el peor de los casos podría ser señal de un posible cáncer de lengua o cáncer oral.
Sin embargo, según los estudios realizados, se ha concluido que en su mayoría las enfermedades de la lengua son benignas y tienen cura, e inclusive se pueden sobrellevar sin problema. En el peor de los casos se puede tener cáncer de lengua, que es la patología más grave, ya que genera un gran daño en todas las estructuras de la lengua incluyendo las papilas gustativas, por lo que un diagnóstico precoz y un tratamiento a tiempo es esencial para obtener un buen pronóstico y tratamiento de la enfermedad.
Síntomas más frecuentes de las enfermedades de la lengua
Entre los síntomas más frecuentes que generan las enfermedades de la lengua nos encontraremos con:
- Dolor.
- Cambio en la textura y en el color de la lengua.
- Hinchazón significativa de la lengua.
- Problemas para mover la lengua.
- Trastornos en el gusto, por la afección de las papilas gustativas.
- Lesiones o manchas blanquecinas o rojizas en la lengua.
- Úlceras o llagas.
- Grietas en la superficie y laterales de la lengua.
Pruebas para detectar enfermedades de la lengua
Resulta indispensable acudir al especialista si se presenta cualquier tipo de lesión en la lengua o en la boca. Una vez en la consulta se tratará de determinar el tratamiento idóneo según el tipo de trastorno. Para ello se tomará una muestra de la lesión (biopsia) en caso de ser necesario, o bien se procederá a recetar directamente el medicamento o indicar las pautas a seguir.
¿Cuáles son las causas de las enfermedades de la lengua?
Las causas más comunes de las enfermedades de la lengua son las infecciosas, irritantes o genéticas. De todos modos, existen ciertos hábitos que predisponen al paciente a sufrir algunos de estos trastornos, como el tabaquismo o el alcoholismo.
¿Se pueden prevenir las enfermedades de la lengua?
Sí, para eso existen diversos consejos básicos y sencillos que ayudan a mantener una adecuada salud de la lengua. En primer lugar, será necesario mantener la lengua lo más limpia posible, para eso es recomendable cepillarse bien después de lavarse los dientes, por lo menos dos veces al día. Esto ayuda al proceso de eliminación de posibles bacterias y células muertas.
También es indispensable eliminar aquellos factores que puedan generar irritación, tales como dientes rotos, prótesis dentales mal ajustadas, el consumo de tabaco y el consumo excesivo de café y alcohol.
Tratamientos para las enfermedades de la lengua
El tratamiento va a depender de la causa de cada enfermedad de la lengua. Mientras que algunas afecciones solo van a necesitar tratamiento médico u odontológico, otras se curarán solas con el paso de los días.
¿Qué especialista lo trata y a dónde puedo acudir?
Cualquier lesión en la lengua debe ser revisada y supervisada lo antes posible por un odontólogo con experiencia, por un médico de cabecera o por el otorrinolaringólogo, que son los tres especialistas que podrán abordar mejor que otro cualquier lesión bucal.
Si estás padeciendo alguno de los síntomas que te mencionamos anteriormente, lo mejor que puedes hacer es ir a una clínica dental profesional, como es el caso de la Clínica Dental Acacias. En nuestro centro encontrarás un equipo de dentistas profesionales con años de experiencia, los cuales te atenderán y te ayudarán con cualquier problema dental o lingual que padezcas.
Si crees que sufres alguna enfermedad de la lengua y quieres asesoramiento, no pierdas tiempo y pide tu cita. Estamos seguros de que podemos ayudarte y aliviar cualquier síntoma. ¡Llámanos y quédate tranquilo!
Trastornos mandibulares: todo lo que debes saber
A raíz de los meses de confinamiento, los casos de problemas en la mandíbula, como el bruxismo, se han incrementado notoriamente. No obstante, estos trastornos suelen ser habituales en la población, siendo conocidos por provocar molestias cervicales y dolores mandibulares, en especial al masticar. Aunque pueden parecer síntomas comunes y llevaderos, en muchos casos la persona afectada no es consciente de que padece un trastorno mandibular.
Además del bruxismo, otro de los trastornos más frecuentes es la ATM, o disfunción de la articulación temporomandibular, la cual implica una dolencia tanto de la musculatura como de la articulación de la mandíbula.
¿Qué son los trastornos de mandíbula?
Estos son trastornos que afectan a las articulaciones y a los músculos de la mandíbula. Comúnmente se conocen como trastornos de la ATM y es un grupo de dolencias que por lo general suele generar dolor y disfunción notoria, tanto de la articulación mandibular como de los músculos que se encargan de controlar el movimiento de la mandíbula.
Tras numerosos estudios, los investigadores han dividido estos trastornos en 3 tipos de categorías principales:
- El dolor miofascial que implica molestias o dolor que afecta a los músculos que controlan por completo la función de la mandíbula.
- El desarreglo interno de la propia articulación, el cual se relaciona por lo general con un disco desplazado, en otros casos con una dislocación de la mandíbula o incluso una lesión directa en el cóndilo mandibular.
- La artritis que hace referencia a un grupo de trastornos degenerativos o inflamatorios que afectan directamente a la articulación temporomandibular.
Es importante tener en cuenta que es muy posible padecer más de uno de estos trastornos al mismo tiempo.
Algunos estudios realizados indican que los trastornos de mandíbula afectan a más de 10 millones de españoles y que son más frecuentes en mujeres que en hombres.
Causas más frecuentes de los trastornos de mandíbula
El traumatismo con respecto a la mandíbula o directamente en la articulación temporomandibular suele ser la causa más frecuente de algunos trastornos de mandíbula, pero en la mayoría de los casos, la causa exacta del traumatismo no está muy bien definida. Eso explica por qué en muchos pacientes los síntomas comienzan sin una razón aparente.
Puesto que los trastornos de mandíbula ocurren con más frecuencia en mujeres que en hombres, numerosos estudios recientes tratan de determinar si existe un vínculo entre las hormonas femeninas y estos trastornos.
Síntomas de los trastornos de mandíbula
En este tipo de trastornos se pueden presentar numerosos síntomas. Los más comunes son el dolor en los músculos encargados de la masticación o en la articulación de la mandíbula. Otros síntomas no menos frecuentes son:
- Dolor capaz de irradiarse a la cara, la mandíbula o incluso al cuello.
- Rigidez en los músculos encargados de los movimientos de la mandíbula.
- Disminución o bloqueo de los movimientos de la mandíbula (cuando es muy intenso la mandíbula puede quedar trabada).
- Ruidos parecidos a un chasquido, crujido o rechinamiento, los cuales van acompañados de dolor intenso en la articulación mandibular en el momento de abrir o cerrar la boca.
- Alteración en la forma en la que los dientes superiores e inferiores encajan entre sí.
¿Cómo se diagnostica un trastorno de mandíbula?
Aún hoy en día no se ha diseñado ninguna prueba estándar que sirva para diagnosticar correctamente los trastornos de mandíbula. Debido a que las causas y los síntomas aún no están muy bien definidos es difícil y confuso identificar estos trastornos.
Para hacer el mejor diagnóstico, el odontólogo tendrá en consideración los síntomas, la realización de un historial médico bien detallado y un examen exhaustivo de las áreas afectadas, incluyendo la cabeza, la cara, la mandíbula y el cuello o cervicales para determinar si se sufre dolor, si hay presencia de algún chasquido o crujido, o dificultad de movimiento. En estos casos también es recomendable hacer estudios de imágenes, como radiografías.
Los principales síntomas que se toman en cuenta para diagnosticar un trastorno de mandíbula son:
- Ruidos al abrir y cerrar la boca.
- Contracturas a nivel del cuello y en el lateral de la cabeza y el rostro.
- Bloqueos en la mandíbula o dificultades para abrir la boca.
- Dolores en el cuello o cervicales y de cabeza, los cuales se hacen más agudos al levantarse.
Tratamiento para los trastornos de mandíbula
Puesto que es necesario hacer diversos estudios sobre la seguridad y la efectividad de los tratamientos que se emplean para los trastornos de mandíbula, los expertos recomiendan usar los tratamientos más conservadores y reversibles posibles. Al ser conservadores no son invasivos con los tejidos de la cara, la mandíbula o la articulación; y al ser reversibles los cambios que causan no son permanentes. Incluso cuando los trastornos de mandíbula son persistentes y agudos, en la gran mayoría de los pacientes no serán necesarios tratamientos agresivos. Solo en un reducido número de casos se realizan tratamientos irreversibles, cuando se considera que el trastorno es muy persistente y no mejora con ningún tratamiento.
Tratamientos conservadores
Los trastornos más frecuentes de mandíbula son transitorios y no empeoran con el paso del tiempo, es por eso que estos casos lo más recomendable es usar un tratamiento sencillo para aliviar el malestar. Es el caso de la administración de medicamentos para el dolor, antiinflamatorios no esteroideos o incluso AINE, los cuales no requieren receta médica. También se recomienda utilizar una férula de descarga o un protector de mordida.
Tratamientos irreversibles
Con ciertos tipos de trastornos se aplican tratamientos quirúrgicos. Suelen ser controvertidos, ya que son irreversibles y deben evitarse a toda costa al menos que sean estrictamente necesarios. Actualmente siguen apareciendo estudios clínicos para certificar la seguridad y efectividad a largo plazo de este tipo de tratamientos para los trastornos de mandíbula. El reemplazo total de las articulaciones mandibulares por implantes artificiales, por ejemplo, suele generar mucho dolor, daño permanente en la mandíbula y un tiempo de recuperación muy extenso.
¿Quiénes suelen presentar estos problemas en la mandíbula?
Aún en la actualidad resulta una tarea complicada establecer un perfil único de la persona que es más propensa a padecer un trastorno de mandíbula, ya que se trata de una enfermedad que ocurre en ambos sexos e incluso a cualquier edad. Además, son diversos elementos de los que va a depender el factor que la ha originado.
Cabe resaltar, como hemos mencionado, que se observa cierta prevalencia en el sexo femenino. Múltiples estudios han llegado a la conclusión de que estos trastornos son mucho más frecuentes en mujeres de edades comprendidas entre los 20 y 40 años, siendo habitual la presencia de un historial de cefaleas crónicas y dolores cervicales significativos.
En cuanto a la edad, no hay una franja bien definida. Tanto las personas de edades avanzadas como las personas jóvenes pueden presentar estos trastornos al mover la mandíbula, si bien los factores que las originan pueden variar. Se han realizado diversos estudios y se ha demostrado que, en las personas de edad avanzada, la causa que origina estos trastornos suele ser dental, como la ausencia de algunas piezas dentales; mientras que, en personas jóvenes, la causa más frecuente es el bruxismo, las muelas del juicio e incluso el apiñamiento de los dientes.
Consejos útiles si padeces de un trastorno de mandíbula
Existen algunos hábitos que es recomendable seguir para ayudar a aliviar los síntomas de los trastornos de mandíbula, entre los cuales tenemos:
- Procurar comer alimentos blandos.
- En caso de sentir dolor, aplicar una bolsa de hielo.
- Evitar realizar movimientos bruscos de la mandíbula, como es el caso de bostezar abriendo de manera excesiva la boca, cantar fuertemente y mascar chicle.
- Practicar técnicas de relajación que ayuden a disminuir el estrés.
- Practicar estiramientos suaves de la mandíbula y ejercicios que ayuden a relajar los músculos que intervienen en la masticación.
¿Cuándo y dónde tratar el dolor de mandíbula?
Es importante contactar con un especialista si las molestias son repetitivas y continuas en el tiempo, es decir, cuando se convierte en un dolor crónico. En estos casos se deberá acudir a un odontólogo especializado que cuente con años de experiencia, como los que encontrarás en la Clínica Dental Acacias. Contamos con un equipo de dentistas profesionales con una sólida experiencia, los cuales te atenderán y te ayudarán con cualquier problema temporomandibular o dental que padezcas.
Si quieres saber más sobre los trastornos de mandíbula y aliviar algún dolor o síntoma de los que hemos descrito, no pierdas más tiempo y pide tu cita, celebrarás habernos conocido.
¿Qué es mucocele y cómo se cura?
Aunque el mucocele es una afección bastante común, hay muchas personas que no lo han padecido nunca o no conocen a alguien que haya presentado sus síntomas, por lo que desconocen muchos aspectos que se relacionan con esta lesión y que es importante conocer.
Desde la Clínica Dental Acacias queremos ayudarte a identificar los principales detalles de esta molesta alteración. ¿Nuestro objetivo? Ofrecer a nuestros pacientes la mayor cantidad de información, así como los cuidados que requieran, para mantener un estado óptimo de salud bucodental, a través de las recomendaciones de nuestro personal cualificado, los equipos más avanzados y los tratamientos que garantizan los mejores resultados.
¿Qué es el mucocele?
El mucocele representa una alteración en la salud que puede manifestarse a cualquier edad, aunque tiende a ser más común en niños, adolescentes y personas mayores. Por lo general, suele aparecer como un bulto de tamaño variable en la parte interna de los labios, más específicamente en el área del labio inferior. Eso no excluye que también puedan emerger en la mucosa de las mejillas, en el paladar, en la lengua o debajo de ella.
Muchas personas han confundido ese tipo de protuberancias con otras lesiones bucales, tales como aftas o llagas. A diferencia de estas, el mucocele no suele romperse bajo condiciones normales, ya que al encontrarse bajo una gran capa de tejido epitelial, tiende a hacerse más resistente.
¿Cómo identificar la lesión?
El primer aspecto que diferencia al mucocele con respecto a otro tipo de lesiones bucales, es su extensión. Las versiones más pequeñas pueden medir un milímetro (en esta fase puede confundirse con aftas), mientras que las más grandes pueden llegar a sumar varios centímetros. Cuando la longitud del tejido inflamado excede el centímetro, tenemos un buen indicador para sospechar la presencia de mucocele.
En segundo lugar, en función de los componentes del líquido y la cantidad que hay de este en el interior del bulto, el mucocele puede tener un tono entre los colores rosado y azul oscuro, o incluso, si hay sangrado interno, apreciarse como rojo oscuro. Las versiones más superficiales de esta alteración bucal pueden resultar más azuladas o blanquecinas.
Este tipo de abultamiento del tejido bucal se distingue de otras alteraciones en que no suele generar ningún tipo de dolor. Sin embargo, puede producir algunas molestias, como si accidentalmente lo mordemos accidentalmente, por ejemplo, al masticar alimentos.
Por otra parte, cuentan con una textura lisa, suelen ser blandos al tacto y pueden presentar formas redondeadas o ligeramente alargadas.
¿Cómo se produce el mucocele?
Dado al contenido del mucocele, se lo reconoce como un tipo de quiste mucoso. Normalmente, puede generarse como consecuencia de haber recibido un golpe en el área o haberse mordido el labio o el área interior de las mejillas. Lo que sucede en estos casos, es que se rompe alguno de los vasos sanguíneos (principales o secundarios) de las glándulas salivares, haciendo que se acumule una gran cantidad de contenido salival allí donde se produjo la lesión. Al acumularse el líquido en el área, se produce la inflamación del tejido circundante, con las características que ya hemos detallado anteriormente. Sin embargo, pueden existir dos tipos de mucocele, atendiendo a las causas que generaron la lesión: El mucocele de extravasación y el que se produce por retención.
Mucocele por extravasación
Este primer tipo es el más común y suele producirse con mayor frecuencia en la niñez y adolescencia, como producto de mordeduras o traumatismos, así como por la utilización de brackets u otro tipo de instrumento de ortodoncia. También puede surgir en algunos adultos que cuenten con prótesis dentales removibles, pues estas pueden generar pequeñas heridas en la boca. Esta es la variante que motiva la formación del 80% de estos cuerpos extraños.
Mucocele por retención
Por otra parte, existen los denominados mucoceles por retención, cuya causa se debe a la ruptura de los ductos de las glándulas responsables de la generación de saliva, como producto de una obstrucción por la acumulación de los residuos sólidos que se encuentran en la saliva. Esto deriva en que los vasos sanguíneos reciban parte del líquido y mucosidad, inflamando así el tejido circundante. Esta variedad de mucocele suele ser muy poco habitual.
¿Qué tratamiento requiere el mucocele?
En la mayor parte de los casos, estas lesiones suelen desaparecer al ser reabsorbidas por el propio organismo, sin necesidad de seguir ningún tipo de tratamiento médico. El tiempo que transcurre entre la aparición del bulto y su desaparición sin necesidad de ningún tratamiento puede variar significativamente entre una persona y otra. Normalmente la inflamación remite al cabo de unos pocos días, aunque puede darse el caso de que desaparezca tras varios meses. También se han reportado casos excepcionales, en los que pueden tardar hasta tres años en extinguirse por completo, pero como hemos comentado, esa es una situación atípica y muy poco frecuente.
Algunos especialistas podrán estimar conveniente la aplicación de esteroides tópicos en la zona, para acelerar el proceso de curación y desaparición de los mucoceles cuando estos se encuentran en una fase inicial de desarrollo. Sin embargo, no existen todavía estudios que avalen la utilidad de aplicar este tipo de medicamentos en lesiones que se hayan prolongado por mucho tiempo.
En ocasiones, el bulto también puede romperse a causa de algún traumatismo en el área, sucediendo más a menudo en las variantes más superficiales. Si esto llega a suceder, deberás acudir de inmediato a tu médico de confianza, para que te indique la forma más adecuada de atender la herida, para que la misma sane adecuadamente.
No obstante, también puede resultar necesario que algunos pacientes que transcurren por este tipo de padecimiento, deban ser intervenidos quirúrgicamente para la extracción del quiste. Esto suele recomendarse cuando la lesión afecta de modo importante en el proceso de masticado y deglución de alimentos, así como la capacidad del paciente para hablar correctamente.
La opción quirúrgica contempla dos procedimientos diferenciados para la extracción de la molesta protuberancia: cistectomía y cistostomía. La primera se suele realizar cuando el tumor se encuentra en las glándulas salivales mayores, y consiste en inocular completamente la lesión, con su cápsula y contenido.
Por otro lado, la cistostomía suele aplicarse en aquellos casos en los que los mucoceles se encuentran cerca de estructuras muy importantes, y consiste en la apertura de un espacio entre la cavidad en la que se encuentra el quiste y la superficie exterior.
La finalidad con la que se realizan este tipo de intervenciones quirúrgicas es extirpar dicho cuerpo extraño, así como evitar que vuelva a surgir en el mismo lugar. Para ello, deberán eliminarse sus ramificaciones y, en algunos casos, una pequeña parte de la glándula salival asociada a la lesión.
Nuestra recomendación
Si presentas algún tipo de inflamación en tu cavidad bucal que pueda asociarse a un mucocele, o cualquier síntoma asociado con una alteración de tu salud oral, te recomendamos visitar la consulta de un especialista en el área.
Este tipo de profesionales cuentan con los conocimientos necesarios y los insumos que se requieren para poder diagnosticarte, así como indicar el tratamiento más adecuado para tratar las patologías que presentes.
Si lo deseas, puedes visitarnos en la Clínica Dental Acacias, desde donde pondremos a tu disposición toda la experiencia y conocimientos de nuestros odontólogos y personal sanitario, quienes están dispuestos a ayudarte y aclarar todas las dudas que puedas tener con respecto a tu salud bucodental.
No dejes que una pequeña molestia bucodental te impida hacer vida normal. ¡Llámanos!
Encías: las enfermedades más frecuentes que puedes padecer
Las encías forman parte de los tejidos blandos que conforman la boca. Estás rodean los dientes y les proporcionan protección contras las fricciones que generamos al masticar los alimentos.
Las enfermedades de las encías tienden a comenzar con un proceso inflamatorio en las mismas, el cual puede diseminarse hasta el punto de afectar el hueso que rodea y soporta los dientes. Por lo general, esta inflamación es causada por las bacterias de la placa dental, la cual es una película pegajosa e incolora que se forma diariamente sobre los dientes. Si esta placa no es eliminada mediante el cepillado diario y el uso de hilo dental, se acumulará generando infección no solo en las encías, sino también en el hueso que sostiene los dientes, causando incluso que a la larga estos se muevan, se caigan o incluso sea necesaria su extracción.
¿En algún momento de tu vida has experimentado inflamación y dolor de encías? ¿Has padecido de más sensibilidad de lo normal en los últimos días?
Si la respuesta a alguna de estas preguntas es afirmativa, no tienes que preocuparte en exceso, ya que estos problemas son mucho más comunes de lo que piensas. Sin embargo, sí es importante que sepas qué es lo que origina este problema para que de esa manera le demos una solución efectiva cuanto antes.
¿Cuáles son las enfermedades de encías más frecuentes?
Antes de nada, debemos tener claro cuáles son las enfermedades de las encías y de qué manera se manifiestan, ya que en algunos casos el paciente no presenta molestias ni dolor. Por esa razón, hay que estar muy atentos a los síntomas que esta genere.
Como lo mencionamos anteriormente, en muchas ocasiones las enfermedades de las encías van a generar inflamación en las mismas, y si esta inflamación no es tratada a tiempo, puede incluso provocar afección en el hueso.
Entre los tipos de enfermedades de las encías más frecuentes tenemos:
- Gingivitis: este es el problema de encías más leve de todos. La única manifestación destacable la hace a través de la inflamación de las encías, la cual convierte esta zona en una superficie rugosa y retentiva, favoreciendo así la acumulación de placa dental.
- Periodontitis: en algunos casos la enfermedad afecta de manera directa al hueso. Las encías empiezan a formar una especie de bolsa, haciendo que aumente la creación de placa justo por debajo de la línea de las encías.
- Periodontitis avanzada: esta es la fase más avanzada de una enfermedad de las encías. En este punto el hueso se degenera tanto que hasta puede causar que se desplacen los dientes o incluso que estos se aflojen.
En cualquiera de estos casos, lo más recomendable es acudir de inmediato a un dentista con experiencia, ya que siempre nos dará las mejores recomendaciones para solucionar dicho problema, puesto que resulta de vital importancia lograr una prevención a tiempo para de esa manera evitar males mayores.
Si se deja pasar el tiempo y no se hace absolutamente nada por combatir la placa, la propia acción de las bacterias puede terminar acabando con los tejidos que sujetan los dientes, denominados periodonto. En pocas palabras, se podría pasar fácilmente de una gingivitis a una periodontitis si no se tiene la precaución suficiente.
Síntomas más comunes en las enfermedades de las encías
En la mayoría de los casos, sobre todo en las fases menos avanzadas de una enfermedad de las encías, los síntomas que se presentan no suelen ser dolorosos, lo que dificulta su detección. Sin embargo, hay otros síntomas que debemos considerar:
- Sangrado en las encías: este es uno de los síntomas más comunes. Por lo general, aparece cuando nos cepillamos los dientes o cuando nos pasamos el hilo dental.
- Encías rojas las cuales se retraen: esta retracción cada vez deja más al descubierto los dientes.
- Mal aliento: es muy frecuente en este tipo de patologías, incluso puede generar mal sabor de boca.
- Dientes flojos: la patología puede progresar al punto de ocasionar que se muevan un poco los dientes, sobre todo al morder.
- Dolor al momento de masticar los alimentos.
- Sensibilidad excesiva en los dientes.
- Pus visible: en algunas ocasiones se puede presentar pus en entre las encías.
Causas más frecuentes de las enfermedades de las encías
Ahora que sabemos cómo se manifiesta esta enfermedad y cuáles son sus tipos, veamos qué la provoca y cómo podemos evitarlo:
Formación de placa
La enfermedad de las encías habitualmente es causada por acumulación excesiva de placa dental, que no es más que una capa gruesa de bacterias que se forma alrededor de las encías y de los dientes.
Cigarro y tabaco masticable
El hábito de fumar cigarrillos es dañino para las encías, ya que interfiere con el funcionamiento habitual de las células que conforman los tejidos de las encías, de manera que las mismas se vuelven más propensas a padecer infecciones, como la enfermedad de las encías. Del mismo modo ocurre con aquellos pacientes que mastican tabaco.
Cambios hormonales femeninos
Es normal que durante el embarazo o durante la menstruación ocurran cambios a nivel hormonal produciéndose aumentos o descensos de las hormonas, lo que provoca que las encías se vuelvan mucho más propensas a contraer alguna enfermedad.
Debemos aclarar que el proceso de embarazo no implica que obligatoriamente vayas a padecer de problemas en las encías, pero sí que tendrás que tener cuidados extras de tu boca durante este tiempo, para así conservar una buena salud oral. Durante el embarazo, es frecuente que tus encías se inflamen, se hinchen, irriten o incluso sangren al momento de cepillarte. Pero tranquila, si presentas estos síntomas debes saber que por lo general desaparecen luego del embarazo. Sin embargo, siempre recomendamos asistir a consulta con un dentista si tienes alguna pregunta
Deficiencias nutricionales
Sabemos que ingerir todas tus vitaminas diarias es una tarea más difícil de lo que parece, pero si eres de esas personas que no toman suficiente vitamina C, serás más propenso a que tus encías se dañen. Una dieta que contenga altos niveles de azúcar e hidratos de carbono y un contenido muy bajo de agua y vitamina C puede provocar enfermedades en las encías.
¿Cómo prevenir los problemas de encías?
Aunque habrá ciertas cosas que no podamos evitar, como los cambios hormonales, si podemos tener en cuenta ciertos hábitos y el impacto que estos provocan en nuestra salud. Aquí te dejamos algunas recomendaciones para evitar la enfermedad de encías:
Mantener buenos hábitos de cuidados diarios
La prevención de las enfermedades de las encías se basa principalmente en mantener hábitos de cuidado oral básicos diarios. Como mínimo mantener una rutina de cepillado dos veces al día, usar hilo dental y un enjuague bucal para maximizar la limpieza y eliminación de las bacterias que ocasionan el mal aliento.
Es importante mencionar que con el uso de un enjuague bucal podremos llegar prácticamente al 100% de la limpieza de nuestra boca, de modo que usar un enjuague bucal por lo menos dos veces al día ayuda en gran medida a reducir el riesgo de desarrollar alguna enfermedad de las encías. Resumiendo, estos son los hábitos que debes seguir:
- Cepillarte los dientes dos veces al día.
- Usar hilo dental para la limpieza entre los dientes, por lo menos una vez al día.
- Usar un enjuague bucal antimicrobiano, una o dos veces al día.
- Mantener una dieta balanceada y saludable, rica en vitaminas y minerales.
- Evitar el hábito de fumar o, por lo menos, fumar menos.
Visitar al dentista frecuentemente
Acudir al dentista por lo menos una vez cada seis meses es una de las mejores maneras de mantener una boca saludable y limpia. Las limpiezas realizadas por los dentistas y los chequeos rutinarios ayudan significativamente a prevenir la mayoría de los problemas dentales, como las enfermedades de las encías.
¿Si padezco alguno de estos síntomas a dónde puedo acudir?
Si estás padeciendo alguno de los síntomas que mencionamos, lo mejor que puedes hacer es ir a una clínica dental profesional, como es el caso de la Clínica Dental Acacias, donde contamos con un equipo de dentistas profesionales con años de experiencia, los cuales te atenderán y te ayudarán con cualquier problema dental que padezcas.
Si quieres saber más sobre las enfermedades de las encías no pierdas tiempo y pide tu cita, estamos seguros de que saldrás con una buena impresión.
¡Llámanos y te ayudaremos a conseguir la mejor sonrisa!
¿Qué es una ortopantomografía y para qué sirve?
La odontología cuenta con herramientas que facilitan los diagnósticos para que sean precisos y correctos. La ortopantomografía es una de estas herramientas que ayudan a los profesionales a llegar hasta la causa de algún problema. Los diagnósticos en el área dental son de suma importancia, ya que de ellos depende que se aplique un tratamiento de forma correcta y adecuada.
En la clínica dental Acacias contamos con equipos de diagnósticos de alta tecnología y calidad, manipulados por los mejores especialistas. Si quieres saber qué es una ortopantomografía y para qué sirve, en este post te contaremos todo lo que necesitas saber. ¡No te lo puedes perder!
¿Qué es una ortopantomografía?
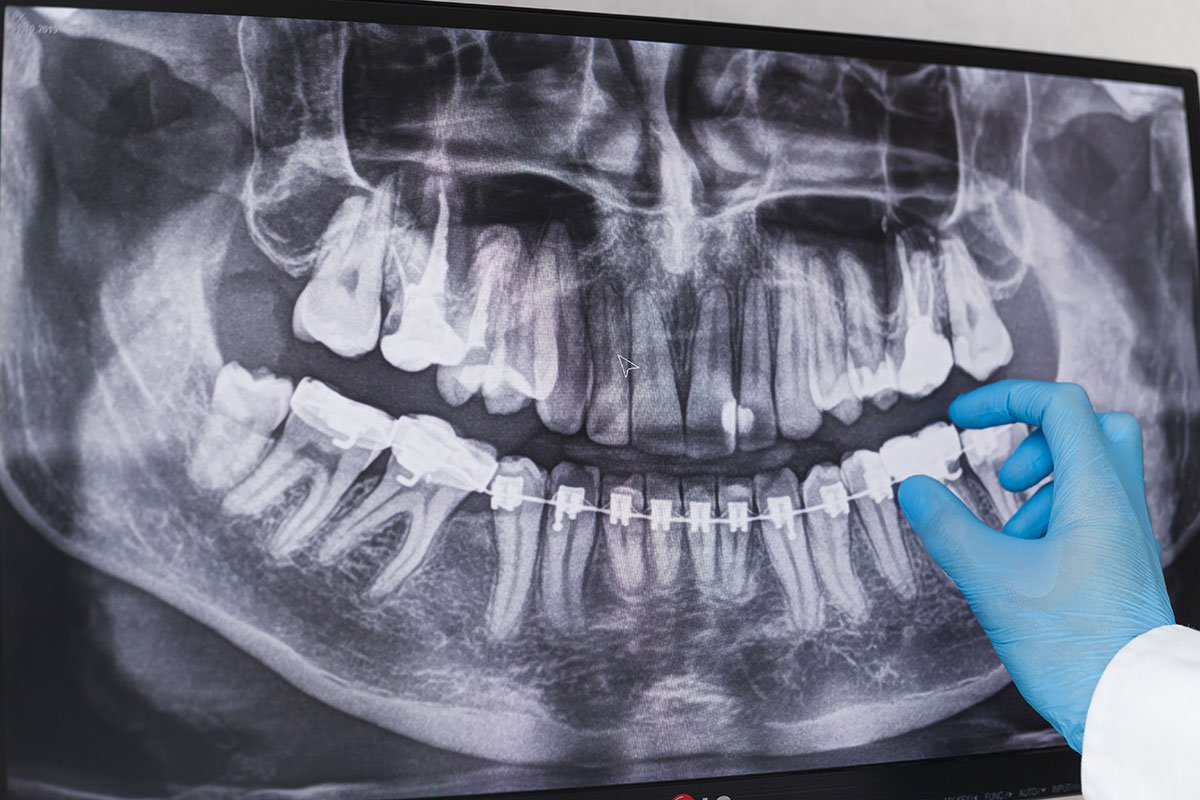
La ortopantomografía, también llamada radiografía panorámica dental, es una radiografía que permite explorar la estructura dental, ofreciendo una imagen completa de toda la estructura dental, bucal y facial.
Es bastante útil para detectar anomalías que generan problemas dentales, en los maxilares o la mandíbula y su articulación. Este método es muy importante en la odontología, ya que ofrece una imagen bastante completa de la boca.
Se logra que la imagen se vea tridimensional gracias a la superposición de cada plano bidimensional para formar la imagen. Es decir, cada plano bidimensional de cada área bucal, se superpone para obtener una imagen en tres dimensiones.
De esta forma es mucho más fácil determinar la existencia de algún tipo de problema, incluso los relacionados con la articulación temporomandibular. Es tan completo y preciso el diagnóstico que puede determinarse la existencia de caries y otros problemas dentales. Los especialistas de la clínica dental Acacias, recomendamos realizar este examen radiológico una vez al año.
Este examen radiológico es recomendado antes de aplicar cualquier tratamiento de ortodoncia, cirugía para corrección de problemas mandibulares, entre otros tratamientos.
¿Cómo se hace una ortopantomografía?
Este examen radiológico es uno de los más fáciles de realizar, además su realización no es nada molesta para el paciente. Los niveles de radiación son mínimos y no supone una grave amenaza para la salud del paciente. El procedimiento se realiza bastante rápido y se utiliza un ortopantomógrafo manejado por un especialista para obtener la imagen.
Antes de iniciar el examen, el paciente debe colocarse un chaleco de plomo que repele la radiación. El paciente se situará frente al aparato y se le colocará una pieza que separa ambas líneas dentales al morderla. De esta forma se pueden determinar detalles de la mandíbula y de la posición de los dientes al morder.
El paciente debe quedarse completamente quieto y en posición erguida, de lo contrario, el resultado del examen puede salir mal. Estando en esta posición el aparato girará alrededor de la cabeza del paciente tomando imágenes panorámicas de la estructura bucal.
De esta manera en un corto tiempo, el especialista puede determinar los problemas que pueda tener el paciente. Las imágenes se estudian en una pantalla donde aparece la imagen panorámica de la cavidad oral del individuo.
¿Qué usos tiene la ortopantomografía?
La ortopantomografía es tan completa que los usos que tiene son bastante amplios y sirve para determinar muchas patologías. A continuación te mostraremos algunas de las utilidades que tiene una ortopantomografía:
- Caries dentales: Se pueden apreciar manchas oscuras que indican la ausencia de materia ósea dental. Las caries pueden llegar a ser ignoradas por el paciente, pero este examen radiológico es muy útil para descubrirlas.
- Extensión de caries hacia el nervio: En ocasiones las caries pueden llegar a tocar el nervio del diente causando graves A través de este estudio se puede descubrir el origen del dolor.
- Estructura ósea remanente: Se puede determinar cuánta estructura queda remanente después de una extracción dental.
- Detección de procesos infecciosos: En lugares más profundos pueden visualizarse manchas que son lesiones en el hueso cerca del diente. Es fácil de determinar si existe dolor en el diente, y casi siempre se observa un grano de pus adyacente.
- Dientes no erupcionados: Se puede determinar por tonalidades blancas o grises cerca del hueso lo que representa dientes sin salir. Este tipo de situaciones puede ocasionar molestias en la boca del paciente.
- Cronología dental: Gracias a este estudio se puede determinar, especialmente en niños, cuando se ha caído un diente temporal. También se puede determinar si el proceso de erupción de los dientes permanentes está ocurriendo de manera correcta.
Además de todo lo mencionado, también se puede determinar si hay alguna anomalía relacionada con la articulación temporomandibular.
¿Qué pasa si estoy embarazada?
Este tema suele ocasionar muchas dudas, ya que las radiografías durante el embarazo es un tema muy debatido. La comunidad médica siempre ha discutido sobre el riesgo que puede correr un feto en una situación así.
Sin embargo, se ha determinado que hay muchos factores que pueden determinar si la situación puede ser negativa. Depende sobre todo de la cantidad de radiación que reciba la madre y la etapa de gestación en la que se encuentre.
También se ha determinado que si existe la posibilidad de no someter a una embarazada a una prueba radiológica se opte por ello. Esto se debe de considerar dependiendo de la urgencia con la que la paciente necesite someterse a este tipo de prueba. En caso de ser necesaria, la paciente se someterá a ella tomando las precauciones necesarias.
Se considera que el tiempo más peligroso para someter al feto a la radiación es la tercera y octava semana de embarazo. Pero, las dosis de radiación deben ser muy altas para que esto represente un peligro alto para el feto.
La ortopantomografía, como ya mencionamos, es un estudio que somete al paciente a niveles muy bajos de radiación. No obstante, este examen no suele estar contraindicado para las pacientes en estado de embarazo.
Siempre es recomendable que si una paciente está o sospecha estar embarazada, que avise al dentista cuanto antes. Así, el especialista podrá tomar las precauciones necesarias y determinar si merece la pena o no su realización.
¿Qué pasa con los niños?
Un estudio radiológico puede ofrecer información muy valiosa sobre el proceso de dentición y sobre el estado de la mandíbula. Esto es importante para poder prevenir algunos problemas bucales que pudiese presentar el niño en un futuro o edad avanzada.
El diagnóstico y la corrección temprana de algún tipo de problema en la estructura bucodental en un niño puede ser clave para evitar problemas más graves en un futuro. Esta es una de las ventajas de la ortopantomografía, permitiendo manejar esta información para actuar de forma preventiva.
Aunque esto pueda ser bastante beneficioso, el dentista encargado del examen también debe determinar si es factible realizar este examen al paciente. Siempre se debe de tener en cuenta que tanto beneficiará realizar este tipo de examen al paciente y si representará un cambio significativo en su salud bucal. El especialista también puede decidir si aplicar una menor dosis de radiación durante el examen o que el tiempo de exposición sea menor.
¡Recuerda que tu primera cita en nuestra clínica es gratuita! Pide tu cita online y cuida tu salud bucal desde ya, logrando así evitar futuras patologías.
Lengua geográfica: Síntomas y tratamiento
Existen más patologías bucodentales de lo que la gente conoce, y la lengua geográfica es una de las más desconocidas. El desconocimiento de esta patología bucal hace que las personas sean más propensas a sufrirla por falta de información.
En la clínica dental Acacias tenemos la experiencia y el conocimiento necesario para tratar este trastorno inflamatorio y ayudarte a prevenirlo. También nos comprometemos a compartir contigo la información necesaria que te ayude a cuidar la salud de tu boca.
Si quieres conocer qué es la lengua geográfica, cuáles son sus síntomas y cómo se trata continúa leyendo este post.
¿Qué es la lengua geográfica?
La lengua tiene varias funciones que ayudan al sistema digestivo y al habla, pero existen algunas enfermedades que pueden perjudicarla. Muchas veces estos problemas son producto de una deficiente higiene dental o malos hábitos alimenticios.
La lengua geográfica es un trastorno inflamatorio, pero inofensivo para el funcionamiento de la lengua. Una característica interesante de esta anomalía es que puede ir cambiando de posición conforme pasa el tiempo. A la lengua geográfica también se le conoce como glositis migratoria benigna.
Esta anomalía es una simple ausencia de papilas gustativas sobre algunas zonas de la lengua adquiriendo un color rosado. Además, esta condición es de carácter inflamatorio, ya que los bordes de estas manchas suelen estar inflamadas.
La migración de las inflamaciones ocurre porque desaparecen de una zona de la lengua y luego aparecen en otra. Este carácter migratorio puede ocurrir una y otra vez volviéndose una situación persistente que puede durar mucho tiempo.
Muchos pacientes suelen preocuparse cuando notan la aparición de la lengua geográfica, sin embargo es bastante inofensivo. Esta anomalía no tiene relación con patologías graves como el cáncer ni con ningún otro tipo de infección.
Aunque la glositis migratoria no tiene ningún efecto importante sobre el funcionamiento de la lengua puede causar algunas molestias para el paciente. Este síntoma puede requerir de que tengamos ciertas restricciones como evitar algunos alimentos que pueden ser irritantes para la lengua. Es muy importante dejar claro que estas lesiones no son contagiosas.
Síntomas de la lengua geográfica
En su mayoría, los síntomas de la lengua geográfica son visuales y fáciles de relacionar con esta afección. En la etapa inicial las lesiones empiezan como pequeños círculos blancos en la lengua de formas irregulares.
Estos pequeños círculos van creciendo cada día hasta formar manchas más grandes rodeadas de una inflamación blanca irregular. Estas manchas pueden durar varias semanas o incluso meses con una posible desaparición para después aparecer nuevamente.
Entre algunos de sus síntomas también puede llegar aparecer un breve ardor, en especial con alimentos ácidos o picantes. Distinto a lo que muchos creen, estas manchas no influyen en la percepción de los sabores debido a su superficialidad.
Es importante recordar que si se trata de la lengua geográfica las manchas cambian de posición constantemente. En la mayoría de los casos las lesiones desaparecen sin necesidad de aplicar ningún tipo de tratamiento. Algunos pacientes no presentan ningún síntoma además de las manchas en la superficie de la lengua.
Causas de la lengua geográfica
Hasta ahora no se ha podido determinar ninguna causa que pueda ser la responsable de la aparición de estas lesiones. Algunos expertos creen que tiene alguna relación con la psoriasis y el liquen plano, pero es necesario hacer pruebas más consolidadas.
También se cree que hay algunos factores que son de riesgo y promueven la aparición de la lengua geográfica. Se trata de los antecedentes familiares, donde es más posible sufrir de esta patología si algún familiar la ha padecido.
Otro factor es la presencia de la llamada lengua escrotal, que comúnmente acompaña a las lesiones. Esta disposición hace que los pacientes presenten grietas o fisuras en la superficie de la lengua.
¿Cómo se diagnostica la lengua geográfica?
Es muy importante que cuando te realices un diagnóstico, asistas a un especialista cualificado para determinar con exactitud el problema. Para realizar el diagnóstico no hace falta un procedimiento médico muy complejo, de hecho, es una revisión bastante superficial:
- En el procedimiento posiblemente solo se utilice de algún instrumento que ayude a iluminar la lengua para observar mejor sus manchas.
- También se le pide al paciente que mueva la lengua en varias direcciones para examinar cada área de su lengua.
- Finalmente es posible que el especialista palpe la superficie de la lengua para comprobar su textura y determinar sensibilidades inusuales.
- Durante el diagnóstico se comprueba que el paciente no presente fiebre u otras señales de infección.
¿Cuánto dura la lengua geográfica?
Esto es bastante complicado de determinar dada la condición impredecible de estas lesiones. Hay quienes han tenido estas lesiones por días y otros que las han tenido durante varios meses.
Incluso es posible que aun cuando han desaparecido las manchas por completo vuelvan aparecer ocasionalmente como brotes a lo largo de la vida del paciente. Existen casos de quienes han presenciado la aparición de esta afección en la infancia y estando aún en su madurez le siguen apareciendo.
El tiempo en que las lesiones cambian de lugar puede variar, incluso, pueden cambiar de posición cada hora. Sin embargo lo más común es que cada día tengan una ubicación distinta a la del día anterior.
Tratamiento de la lengua geográfica
Así como no se han podido determinar concretamente las causas de la glositis migratoria el tratamiento también es algo desconocido. Sin embargo, sí hay algunas recomendaciones que pueden ser proporcionadas por el especialista que ayuden a mejorar estas lesiones, pero no se ha comprobado que sirvan para eliminarlas por completo.
Después de un diagnóstico profesional que confirme la existencia de la lengua geográfica, probablemente te recomienden algunos de estos tratamientos:
- Analgésicos o antiinflamatorios: Es suficiente con cualquiera que sea de venta libre y cumpla sus funciones.
- Enjuague bucal con anestésicos: Este enjuague sirve para calmar alguna incomodidad en caso de que exista.
- Enjuague bucal con antihistamínico: Este enjuague sirve para reducir el escozor en el caso de que exista.
Estos tratamientos pueden llegar a mejorar el estado de las lesiones, pero su eficacia no está 100% comprobada. En algunos casos se recomienda reducir la ingesta de alimentos ácidos, alimentos picantes y condimentos que pueden ser irritantes. También se puede recomendar la aplicación de vitaminas B.
¿Se puede prevenir la lengua geográfica?
Dadas todas las condiciones que te hemos mencionado anteriormente, hoy en día es muy difícil determinar cómo se puede prevenir. Si no se tiene certeza de cuáles son los factores que la provocan, de la misma forma no se puede determinar cómo prevenirla.
Sin embargo, hay algunos consejos que te pueden ayudar para prevenir cualquier afección bucodental. Es muy probable que utilizando estas precauciones puedas prevenir la aparición de la lengua geográfica:
- Presta atención a tu higiene: Recuerda cepillarte los dientes después de cada comida. También es importante cepillar tu lengua con suavidad y usar un enjuague bucal adecuado.
- Evita los malos hábitos: El tabaco y el alcohol son sustancias que afectan a la salud bucal. También procura regular los alimentos ácidos o muy picantes.
- No te olvides de visitar a un dentista: Para mantener nuestra salud bucal es importante visitar periódicamente a un dentista para una revisión completa, realizando una limpieza dental. La clínica dental Acacias es una clínica especializada con los mejores profesionales de la salud bucal.
Aunque seguir todos estos hábitos no te asegura evitar la aparición de la lengua geográfica, seguramente tendrás una boca mucho más saludable. Esto es muy importante para evitar cualquier patología que pueda dañar tu salud bucal.
¡En la clínica dental Acacia estaremos encantados de atenderte y cuidar tu salud de forma correcta!
ATM - Disfunción temporomandibular
La ATM - Disfunción temporomandibular es un problema que en la actualidad afecta a muchas personas; lo complejo de esta situación es que la mayoría presentan esta patología, pero no conocen por qué pueden estar sufriéndola.
En la clínica dental Acacias tenemos pleno conocimiento de esta y otras muchas patologías bucales y es por ello que queremos ayudarte en todo lo posible, puesto que sabemos perfectamente lo doloroso y molesto que puede ser este trastorno.
Si últimamente has sentido molestias en tu mandíbula sin ningún tipo de explicación, probablemente esta información te será de gran ayuda. Te invitamos a que nos acompañes hasta el final de este post y conozcas lo que puede estar sucediendo con tu salud. ¡Ponte cómodo y sigue leyendo!
¿Qué es la ATM en odontología?
La mandíbula es el hueso de la cara que contiene los dientes inferiores y es fundamental para una correcta masticación. Es el único hueso de la cabeza que cuenta con movilidad gracias a su doble articulación.
ATM significa articulación temporomandibular y se trata de la articulación que tiene el papel de bisagra en la mandíbula. Esta une la mandíbula a los lados de la cabeza permitiendo el movimiento de abrir y cerrar la boca. El conjunto de esta articulación es muy delicada, por lo que es común que se sufra de alguna anomalía.
¿Cómo desinflamar la ATM o articulación temporomandibular?
Existen una serie de factores que pueden hacer que esta articulación se inflame y produzca algunas incomodidades haciendo que se limite su movimiento.
La buena noticia es que, por lo general, la inflamación de la articulación temporomandibular suele ser pasajera. Con un tratamiento sencillo, de carácter temporal puede solucionar la inflamación en esta articulación. Algunos de los consejos que te recomendamos para tratar su inflación son los siguientes:
- Utilizar antiinflamatorios o analgésicos: Es suficiente con aquellos que no necesitan receta médica para poder disminuir la inflamación y la molestia. Es muy probable que con estos medicamentos acompañados de alguna otra recomendación, sean suficientes para solucionar este
- Aplicar frío y calor alternadamente: Se recomienda que el calor sea húmedo, por lo que puedes usar una toalla pequeña empapada de agua tibia. Alternar el calor y el frío en la zona de la articulación ayuda a disminuir su inflamación.
- Reduce el impacto en la mandíbula: Para esto es recomendable no masticar alimentos duros o que requieran de mucha fuerza para triturarlos. Evita masticar chicle y trata de triturar o cortar los alimentos en pequeñas porciones.
- Realizar masajes: Existen algunos tipos de masajes o movimientos terapéuticos que pueden ayudar a aliviar el dolor e inflamación de la ATM.
Si el dolor, la incomodidad y la inflamación de la articulación temporomandibular son persistentes deberás de acudir a un dentista profesional. Un especialista es el más idóneo para ayudar a calmar estos síntomas cuando los consejos anteriores no dan resultado.
¿Qué es la disfunción temporomandibular?
La disfunción temporomandibular es un problema que afecta a la ATM causando dolor e inflamación a su alrededor. Los músculos de esta articulación se ven afectados y el dolor puede extenderse a otras áreas cercanas.
Esta afección puede ser producida por apretar o rechinar los dientes, lo cual es muy común que ocurra durante la noche. Este molesto hábito de rechinar los dientes es lo que conocemos como bruxismo y puede desencadenar la disfunción temporomandibular.
Si te has preguntado por qué se genera este problema, debes de saber que al rechinar los dientes se hace mucha presión sobre esta articulación afectando a su correcto funcionamiento. Por lo general, este problema se debe a altos niveles de estrés en la persona que comienza a sufrir esta patología. El estrés suele tener influencia en algunos movimientos del cuerpo, y la ATM suele ser una de las más afectadas. Procura tener los niveles de estrés bajo control y llevar una vida tranquila.
Síntomas de la disfunción temporomandibular
A continuación te mostraremos algunos de los síntomas más comunes de la disfunción de la articulación temporomandibular. La presencia de estos síntomas puede pasar desapercibidos por la facilidad con la que desaparecen.
Los síntomas más característicos de esta disfunción son:
- Dolor en la mandíbula, aunque también puede abarcar otras zonas como el oído y parte de la cabeza.
- Notar el área de la articulación temporomandibular inflamada o incomodidad al tacto.
- Presencia de anomalías en la articulación al abrir y cerrar la boca. Estas pueden ser: Dolor, incomodidad, rechinido, entre otras sensaciones y sonidos poco comunes.
- Dificultad para cerrar la boca por parte de la posición de los dientes. Cuando los dientes no quedan en la posición correcta al cerrar la boca, también puede ser por disfunción de la ATM.
- Es probable que a causa de la tensión en los músculos de la articulación la mandíbula se sienta bloqueada. También es posible sentir limitado el movimiento de la mandíbula, ya sea en mayor o menor grado.
Debes de saber que el dolor causado por esta patología bucal no suele ser muy intenso. De hecho, los pacientes suelen describirlo como un dolor molesto más que uno agudo, por lo que no tienes porqué preocuparte.
¿Cómo se trata la disfunción de la ATM?
Dado que este problema no es algo que llegue a ser crónico, su tratamiento suele ser muy sencillo a la vez que eficaz. En muchos casos, esta anomalía desaparece en algunos días o en un par de semanas. A pesar de esto, también es posible encontrar casos en los que los síntomas son recurrentes. En ambos casos veremos cómo podemos tratar la disfunción de la ATM.
Cuando la afección es leve, suele servir con tratamientos como los que hemos mencionado para disminuir la inflamación. Tomar analgésicos, antiinflamatorios, aplicar frío y calor, y realizar masajes que ayuden a relajar la articulación.
Si la inflamación y la molestia se niegan a desaparecer de manera fácil, lo recomendable es acudir a un dentista profesional. El dentista determinará qué tratamiento es el mejor para tu caso, pero lo más común es aplicar correctivos temporales.
Lo más utilizado es una férula que evita que el paciente apriete y rechine los dientes durante la noche. Así se reduce el impacto que tiene la presión de los dientes sobre la mandíbula.
En muchos casos también se recomienda tratamientos o ejercicios contra el estrés, ya que puede ser el responsable de la disfunción. Por ello, los tratamientos más recomendables son aquellos que no tienen efectos permanentes sobre el cuerpo y que ayudan a mejorar la salud en general. Esto se debe a la efectividad de estos tratamientos ante la disfunción en la ATM.
Por otro lado, no está totalmente comprobado que los tratamientos permanentes corrijan este problema, ya que existen otros métodos que ocasionan cambios permanentes en el cuerpo. Algunos de estos pueden ser: Limar los dientes para cambiar su posición, usar modificadores de mordida, intervenciones quirúrgicas, entre otros tratamientos.
Como precaución extra, te advertimos que es importante tratar el bruxismo cuanto antes porque puede afectar más allá de la propia mandíbula. No tratar los problemas de la disfunción temporomandibular, también puede provocar desgaste en la dentadura y otros problemas. Acude a nuestra clínica dental, ponte en manos de nuestros expertos y soluciona cualquier tipo de patología bucal.
¡Estaremos encantados de poder ayudarte!